Doença Pulmonar Obstrutiva Crônica (DPOC)
Incidência e Prevalência da DPOC
A DPOC é a terceira principal causa global de morte em 2021, excetuando-se a Covid-191. No Brasil, aproximadamente 13 milhões de pessoas têm diagnóstico de DPOC, um problema de saúde pública com impactos sociais e econômicos importantes1. O aumento da exposição aos fatores do risco e o envelhecimento da população estão diretamente relacionados ao aumento da prevalência desta doença.1-3
A DPOC é uma condição frequente no Brasil, com prevalência de 15,8% segundo o estudo de prevalência Platino.4 A maioria (70%) de seus pacientes permanece sem diagnóstico.5
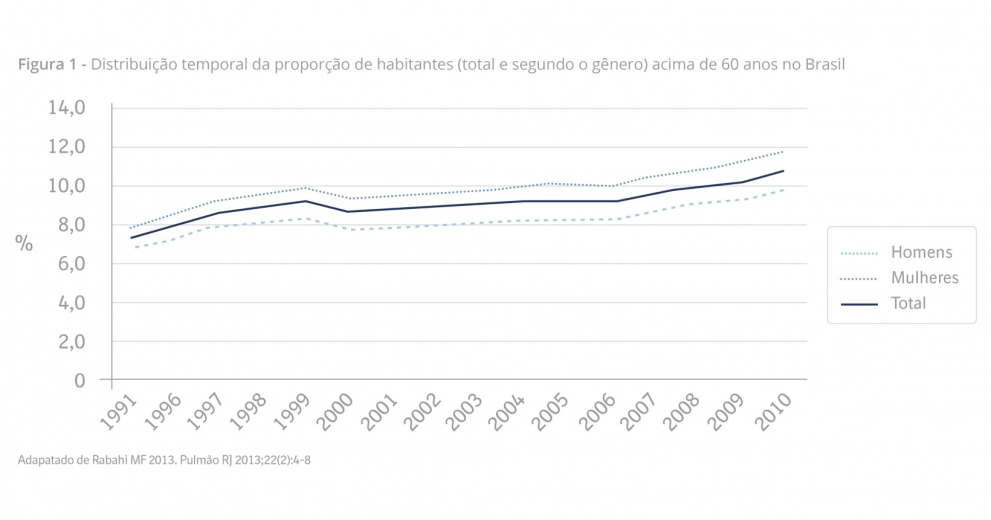
Sintomas, Identificação e Tratamento Precoce da DPOC
O documento GOLD afirma que os objetivos do tratamento da DPOC são:6
Reduzir Sintomas:
Aliviar os sintomas;
Melhorar a tolerância ao exercício;
Melhorar o estado da saúde.
Reduzir risco:
Evitar a progressão da doença;
Prevenir e tratar exacerbações;
Reduzir a mortalidade.
A cessação do tabagismo é a intervenção com maior capacidade de influenciar a evolução natural da DPOC e tem um efeito substancial na mortalidade subsequente. Todos os pacientes com DPOC podem se beneficiar de programas de treinamento físico, que demonstraram aumentar a qualidade de vida, tolerância ao exercício e melhorar os sintomas de falta de ar e fadiga.6 A terapia farmacológica para DPOC é usada para reduzir os sintomas, reduzir a frequência e gravidade das exacerbações, melhorar o estado de saúde e a tolerância ao exercício.6
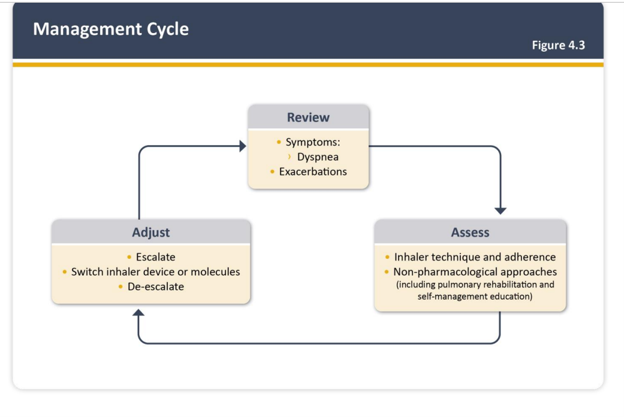
Tratamento da DPOC
Diagnóstico
O diagnóstico de DPOC requer a demonstração de distúrbio ventilatório de tipo obstrutivo não completamente reversível, por meio de prova de função pulmonar completa com broncodilatador (espirometria)6
O diagnóstico funcional de obstrução ao fluxo de ar se baseia na relação entre volume expiratório VEF1 e CVF, considerando-se anormal um valor inferior a 0,7.6 Entretanto, a relação entre volumes e capacidades pulmonares varia conforme idade, sexo e altura, sendo que a razão fixa de 0,7 pode não ter acurácia para a detecção de obstrução em determinados grupos etários. O processo de envelhecimento afeta as fibras elásticas dos pulmões diminuindo o fluxo de ar, de forma que o uso da razão fixa ao invés do limite inferior para idade, sexo e altura pode resultar em subdiagnóstico em pessoas idosas.6 Já pacientes jovens com sintomas respiratórios crônicos, fatores de risco e relação VEF1/CVF 0,7 (mas abaixo do limite inferior do previsto para a idade e altura), poderão ser diagnosticados com DPOC. Nessas situações, é recomendada a avaliação por pneumologista para a elucidação diagnóstica.6
Do ponto de vista funcional, a obstrução ao fluxo de ar pode ser classificada em leve, moderada, grave ou muito grave - GOLD 1, 2, 3 e 4, respectivamente (tabela 1), de acordo com a redução do VEF1 pós-BD.6
| Estágio | Espirometria VEF1/CVF inferior a 0,7 |
| GOLD 1 (obstrução leve) | VEF1 ≥ 80% do previsto |
| GOLD 2 (obstrução moderada) | 50% ≤ VEF1 < 80% do previsto |
| GOLD 3 (obstrução grave) | 30% ≤ VEF1 < 50% do previsto |
| GOLD 4 (obstrução muito grave) | VEF1 < 30% do previsto |
Tabela 1 – adaptada de GOLD 2023
O VEF1, isoladamente, não é bom preditor de sintomas e exacerbações. Preconiza-se que a gravidade da doença seja também avaliada com base no perfil de sintomas e na frequência das exacerbações, com vistas à avaliação não somente do impacto da doença na qualidade de vida, mas também do risco de eventos futuros, como exacerbações, hospitalização e morte. A intensidade dos sintomas deve ser avaliada no momento do diagnóstico, pois é um fator a considerar na indicação do tratamento e na monitorização clínica. Para este fim podem ser usadas as escalas mMRC (modified British Medical Research Council) ou COPD Assessment Test (CAT), podendo-se optar por aquela com maior familiaridade.6,7 É considerado de alto risco para exacerbações o paciente que apresentou duas ou mais exacerbações tratadas com antibiótico ou corticosteroide sistêmico no ambulatório (exacerbações moderadas) ou uma ou mais internações hospitalares por exacerbação (exacerbação grave) nos últimos 12 meses.6,7
Atualmente a classificação ABE é utilizada para classificar o grupo de risco e perfil sintomático para determinar o tratamento inicial da DPOC4,14. A conduta terapêutica subsequente é realizada conforme avaliação da intensidade dos sintomas e do perfil de risco de exacerbações.6,7,8
| Grupo | Perfil de sintoma/exacerbações |
Grupo A - Grupo de baixo risco,
| Nenhuma exacerbação ou uma moderada (sem hospitalização); mMRC < 2, OU CAT < 10 |
| Grupo B - Grupo de baixo risco, bastante sintomas | Nenhuma exacerbação ou uma moderada (sem hospitalização); mMRC ≥ 2, OU CAT ≥ 10 |
| Grupo E - Grupo de alto risco | Uma ou mais exacerbações graves (levando a hospitalização) OU duas ou mais moderadas nos últimos 12 meses; |
Tabela 2 – adaptada de GOLD 2023
Referências
-
Brasil, Ministério da saúde, seção; protocolo clínicos de diretriz terapêutica, 2021. Disponível em: Protocolos Clínicos e Diretrizes Terapêuticas - PCDT — Português (Brasil) (www.gov.br). Acessado em 26 de maio de 2023.
-
World Health Organization. Chronic respiratory diseases, Burden of COPD. Disponível em: https://www.who.int/respiratory/copd/burden/en/ [acesso em 18 fev 2019].
-
U.S. National Heart, Lung and Blood Institute, What Is COPD? 2012 https://www.nhlbi.nih.gov/health-topics/copd [acesso em 05 jul 2019].
-
Menezes AMB, Jardim JR, Pérez-Padilla R, Camelier A, Rosa F, Nascimento OA, Hallal PC. Prevalence of chronic obstructive pulmonary disease and associated factors: the PLATINO Study in São Paulo, Brazil. Cad Saud Pub 2005; 21(5): 1565-1573.
-
Nascimento OA, Camelier A, Rosa FW, Menezes AMB, Pérez-Padilla R, Jardim JR. Chronic obstructive pulmonary disease is underdiagnosed and undertreated in São Paulo (Brazil). Results of the PLATINO Study. Braz J Med Biol Res 2007;40(7): 887-95.
-
Global Initiative for Chronic Obstructive Lung Disease Strategy Report 2023. Disponível em: https://goldcopd.org/. Acessado em: Nov. de 2022; 2. Global Initiative for Chronic Obstructive Lung Disease Strategy Report 2022. Disponível em: https://goldcopd.org/. Acessado em: Nov. de 2022.
-
Donaldson, G. C., Law, M., Kowlessar, B., Singh, R., Brill, S. E., Allinson, J. P., & Wedzicha, J. A. Impact of prolonged exacerbation recovery in chronic obstructive pulmonary disease. Am J Respir Crit Care Med 2015; 192: 943–950.
-
Fernandes FLA, Cukier A, Camelier AA, Fritscher CC, Costa CH da, Pereira EDB, et al. Recommendations for the pharmacological treatment of COPD: questions and answers. J Bras Pneumol [Internet]. 2017;43(4):290–301.
